Dyskopatia, a szczególnie dyskopatia lędźwiowa, jest najczęściej spotykaną chorobą kręgosłupa z zajęciem lub uszkodzeniem struktur układu nerwowego. Zespół objawów klinicznych obejmuje: bóle okolicy lędźwiowej w rzucie kręgosłupa i okolicy przykręgosłupowej. Promieniowanie bólu, o ile występuje skierowane jest w stronę miednicy i kończyn dolnych. Najczęstszą przyczyną zespołu bólowego są patologie w obrębie krążka międzykręgowego, sąsiednich więzadeł, mięśni i ich przyczepów do układu szkieletowego. Postępujące zmiany biostruktury (głównie dehydratacja) doprowadzają do zwyrodnienia pierścienia włóknistego tarczy międzykręgowej, pękania skośnie ułożonych włókien okrężnych, a w konsekwencji do przemieszczania się jądra miażdżystego z wytworzeniem przepukliny oraz zmian wtórnych w obrębie samych kręgów i stawów międzykręgowych. Przy wieloletnim przebiegu procesu chorobowego tworzą się nieodwracalne zmiany wytwórcze o charakterze osteofitów czy zwężenia kanału kręgowego (stenoza wtórna).
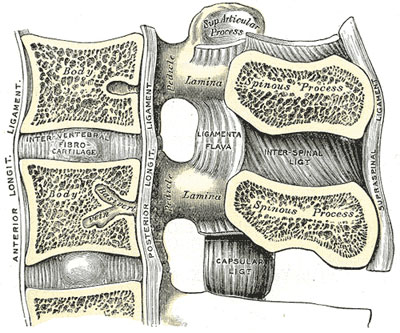
Schemat budowy kanału kręgowego. Struktury kostne i więzadła – przekrój strzałkowy. Rycina z Henry Gray Anatomy of the Human Body. 1918r.
Postępowania leczniczego uzależnia się od szeregu czynników głównie stanu klinicznego i stopnia uszkodzenia neurologicznego, ale zawsze obowiązuje zasada prawidłowego rozpoznania zespołu chorobowego przed podjęciem czynności leczniczych.
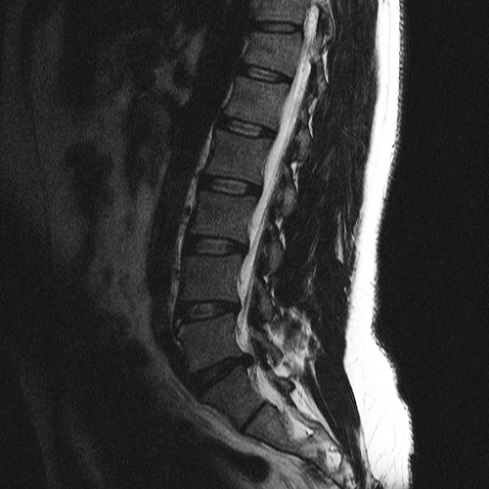 Typowy obraz dyskopatii w badaniu T2 rezonansu magnetycznego. W przekroju strzałkowym w linii pośrodkowej widoczne prawidłowo uwodnione (a więc posiadające właściwą elastyczność ) jądra miażdżyste poszczególnych tarcz międzykręgowych w odcinku lędźwiowym kręgosłupa. Natomiast na poziomie L5/S1 widoczne prawie czarna ( a więc odwodniona) struktura tarczy i jądra miażdżystego. Ten etap przebiegu choroby w diagnostyce nazywamy dehydratacja. Dodatkowo widoczne uwypuklanie się pierścienia włóknistego do światła kanału kręgowego. Na tym etapie o wskazaniach do rodzaju leczenia decyduje stan kliniczny i dotychczasowy przebieg choroby.
Typowy obraz dyskopatii w badaniu T2 rezonansu magnetycznego. W przekroju strzałkowym w linii pośrodkowej widoczne prawidłowo uwodnione (a więc posiadające właściwą elastyczność ) jądra miażdżyste poszczególnych tarcz międzykręgowych w odcinku lędźwiowym kręgosłupa. Natomiast na poziomie L5/S1 widoczne prawie czarna ( a więc odwodniona) struktura tarczy i jądra miażdżystego. Ten etap przebiegu choroby w diagnostyce nazywamy dehydratacja. Dodatkowo widoczne uwypuklanie się pierścienia włóknistego do światła kanału kręgowego. Na tym etapie o wskazaniach do rodzaju leczenia decyduje stan kliniczny i dotychczasowy przebieg choroby.
Główne objawy kliniczne dyskopatii lędźwiowej:
- Ból zazwyczaj kręgosłupowy w odcinku lędźwiowym i lędźwiowo-krzyżowym jest pierwszym i dominującym objawem u większości chorych. Często początek jest dość ostry by po kilku lub kilkunastu dniach przejść w postać przewlekłą.
- Ostry i przewlekły ból zlokalizowany w rzucie kręgosłupa i w okolicy przykręgosłupowej: są wynikiem strukturalnego uszkodzeniem krążka międzykręgowego, a percepcja bólu rodzi się w przyległej okostnej trzonów i powierzchni chrzęstnych sąsiadujących stawów, a w późniejszym okresie również przyczepów tkanek miękkich (np. ścięgien, mięśni)
- Ból pochodzenia korzeniowego w okolicy lędźwiowo-krzyżowej (również ostry lub przewlekły) ma charakter neuralgii nerwu kulszowego i jest umiejscowiony wzdłuż jego przebiegu: w okolicy pośladka, stawu biodrowego, w kończynie dolnej w okolicy stawu kolanowego, w łydce, w okolicy stawu skokowego aż do palców i krawędzi stopy.
- Bólowi często towarzyszą zaburzenia czucia zazwyczaj powierzchniowego głównie w postaci parestezji, ale również osłabienia i układają się zgodnie z obszarem unerwienia uszkodzonego korzenia nerwowego;
- Po dłużej trwającym okresie uszkodzenia funkcji i ucisku korzeni nerwowych może pojawić zniesienie odruchów okostnowo-ścięgnistych oraz objawy niedowładu mięśni czego widocznym odzwierciedleniem jest również zmniejszenie obwodu zajętej kończyny
- U części chorych wyraźnie obserwuje się wzmożenie napięcia mięśni przykręgosłupowych, często po stronie ucisku korzeni nerwowych
- Rzadko obserwuje się bóle w okolicy międzyłopatkowej a nawet karku, powstające niejako z przeniesienia odczynu zapalnego wzdłuż worka oponowego od poziomu lędźwiowego ku górze
- U młodych pacjentów źródłem bólu jest zwykle centralny lub jednostronny mechaniczny ucisk na worek oponowy i korzeń nerwowy.
- U osób powyżej 50 roku życia. poza zmianami w obrębie samej tarczy międzykręgowej dodatkowym podłożem przewlekłego wówczas zespołu bólowego korzeniowych może być całe spektrum zmian zwyrodnieniowych jak na przykład wtórne zwężenie kanału kręgowego
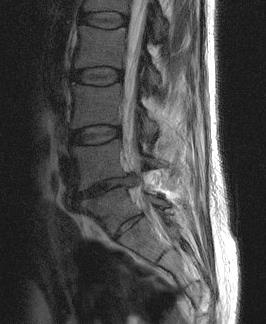
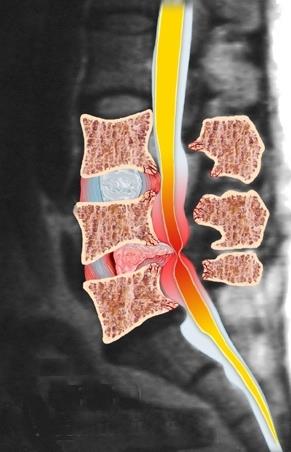
Klasyczny obraz zaawansowanej przepukliny jądra miażdżystego tarczy międzykręgowej z maksymalnym uciskiem struktur kanału kręgowego (worek oponowy, korzenie nerwowe)
Graficzna wizja patologii kanału kręgowego w przebiegu masywnej przepukliny w odcinku lędźwiowym kręgosłupa
Patogeneza
- W 95% przypadkach etiopatogeneza związana jest z niedoborem genowym czego skutkiem jest słaba „jakość” wiązań siarkowych włókien kolagenowych tworzących pierścień włóknisty tarczy międzykręgowej
- przebyty uraz lub długo trwające urazy przeciążeniowe są czynnikiem nasilającym dolegliwości lub przyspieszającym nagły początek choroby,
- podnoszenie ciężarów powyżej 10% wagi własnej w sposób nieprawidłowy i na przykład z dodatkową rotacją kręgosłupa.
- czynniki zawodowe np. wibracja, wielogodzinne kierowanie pojazdami mechanicznymi, a nawet wielogodzinna praca biurowa w jednostajnej czy wymuszonej a niekorzystnej pozycji ciała i kręgosłupa.
Dodatkowe czynniki ryzyka:
- fizjologiczny proces starzenia się po 20 roku życia,
- anatomicznie wąski kanał kręgowy,
- inne patologie układu kostno-stawowego
- długotrwałe nieprawidłowe funkcjonowanie i wzmożone napięcie mięśni,
- otyłość, szczególnie w przebiegu cukrzycy
- osteoporoza i inne zaburzenia hormonalne
Leczenie zachowawcze: